豊島区池袋と渋谷区北参道の医療法人社団TSOC 東京スポーツ&整形外科クリニック
-
診療内容
-
スタッフ紹介
-
TSOC北参道
-
TSOC北池袋
- よくある質問
- お知らせ
- ENGLISH PAGE ※北参道(Kitasandou)
- ENGLISH PAGE ※北池袋(Kitaikebukuro)
- リハビリテーション部ホームページ
- 閉じる
診療内容
スタッフ紹介
TSOC北参道
TSOC北池袋
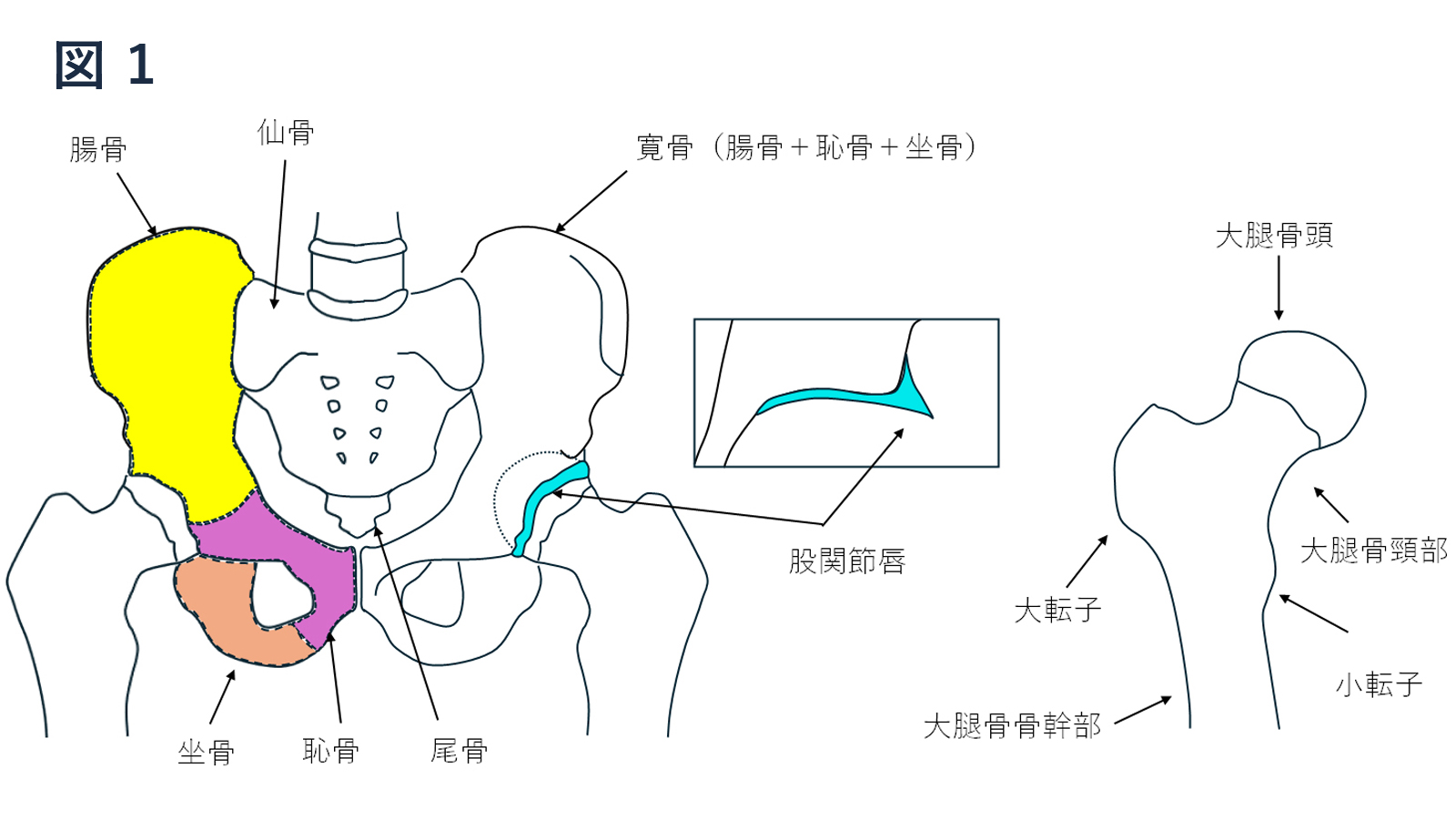
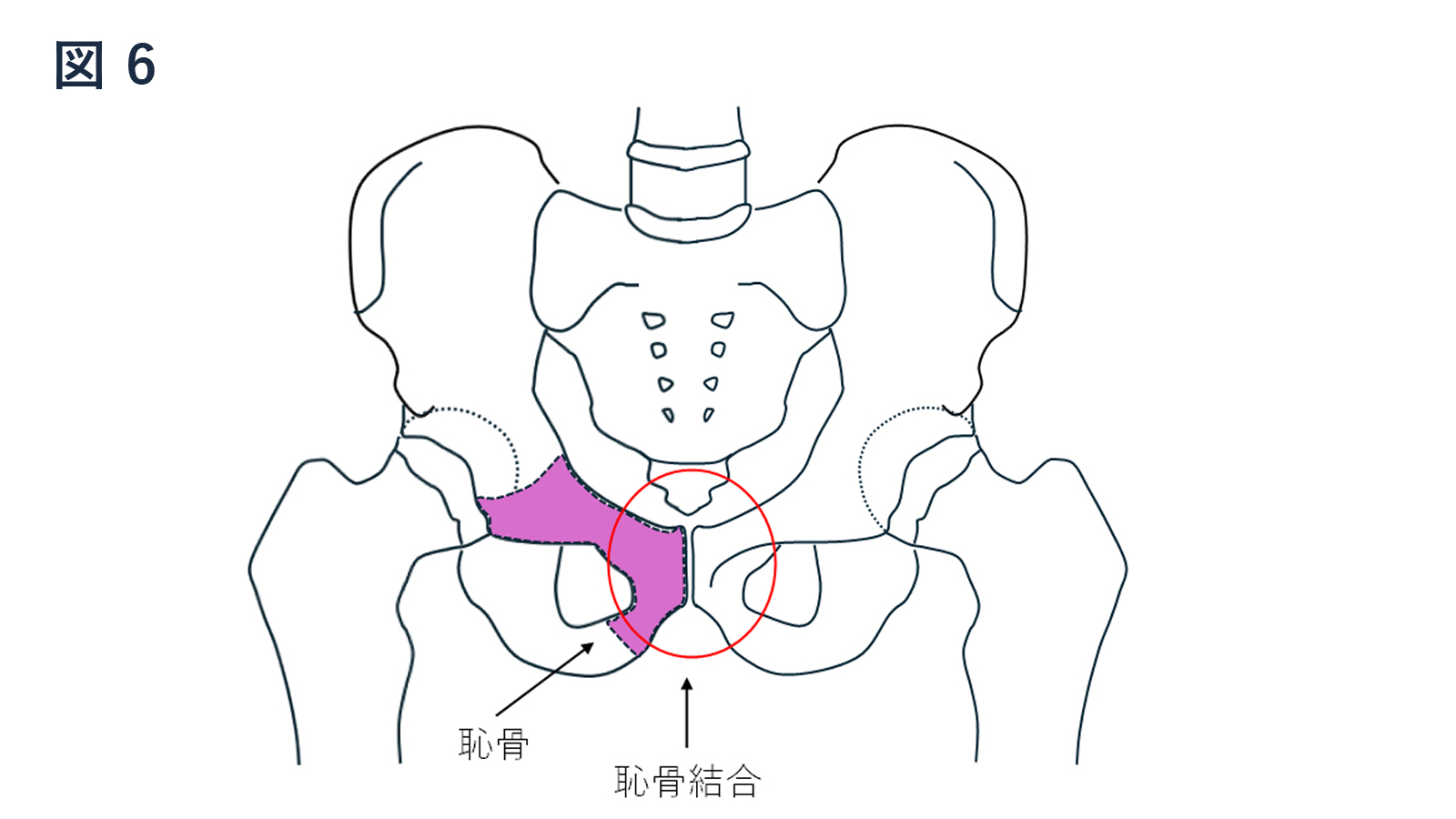
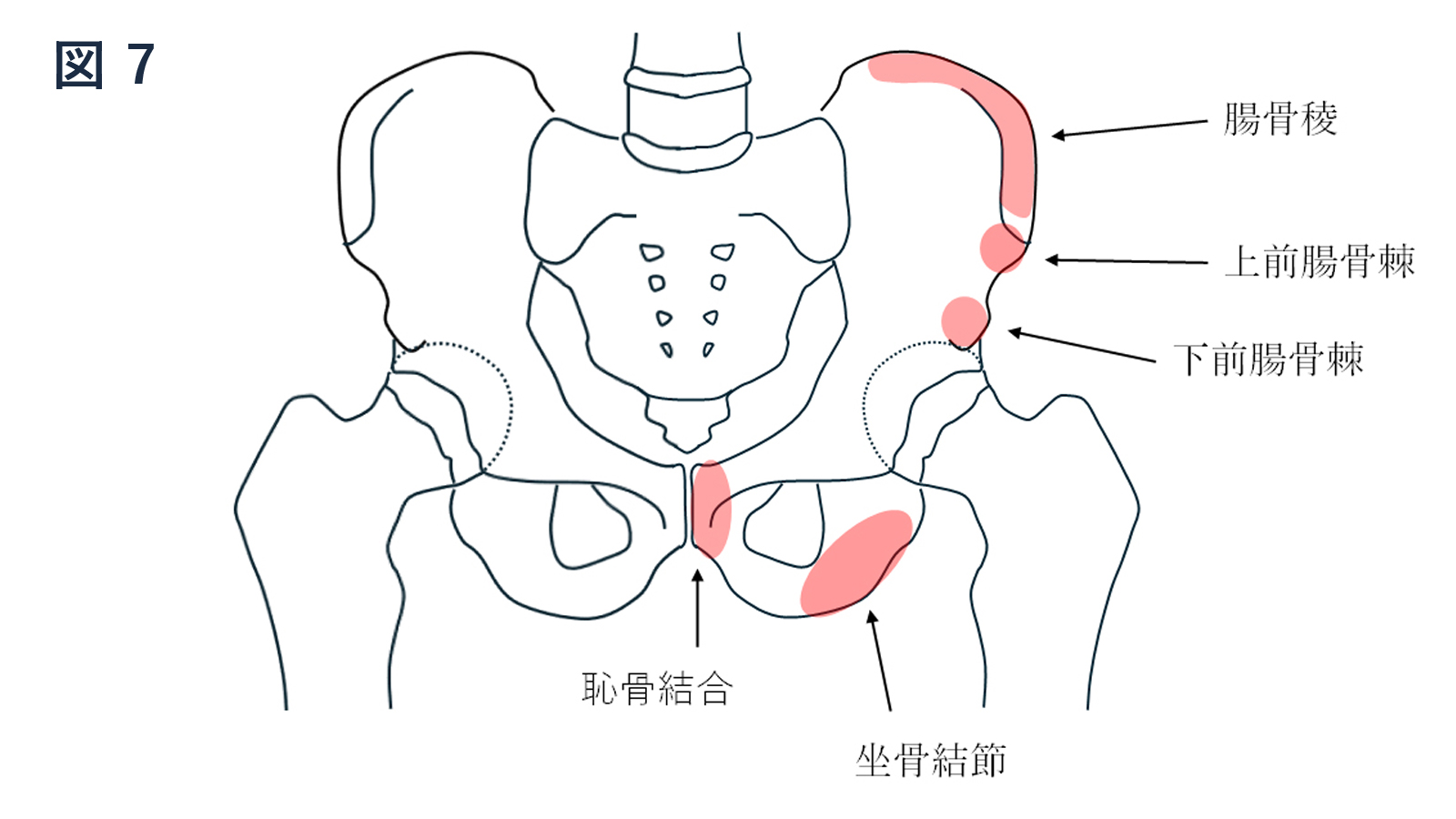
・骨盤は寛骨(腸骨、恥骨、坐骨より構成)、仙骨、尾骨より構成されます。
・大腿骨は丸い部分を大腿骨頭、くびれを大腿骨頸部、大きく膨れているところを大転子、内側の小さい膨らみを小転子、その下の部分を大腿骨骨幹部と呼びます。
・寛骨臼(臼蓋ともいいます)とは寛骨の大腿骨頭と関節を作る部分にあたり、腸骨と恥骨と坐骨が合わさる部分になります。関節面は軟骨に覆われています。
・股関節唇とは寛骨臼(臼蓋)の縁を取り巻く軟骨で寛骨臼の軟骨より連続しています。骨頭と寛骨臼を密着させ安定させます。また関節液を関節内に均等に保持し動きを滑らかにします。
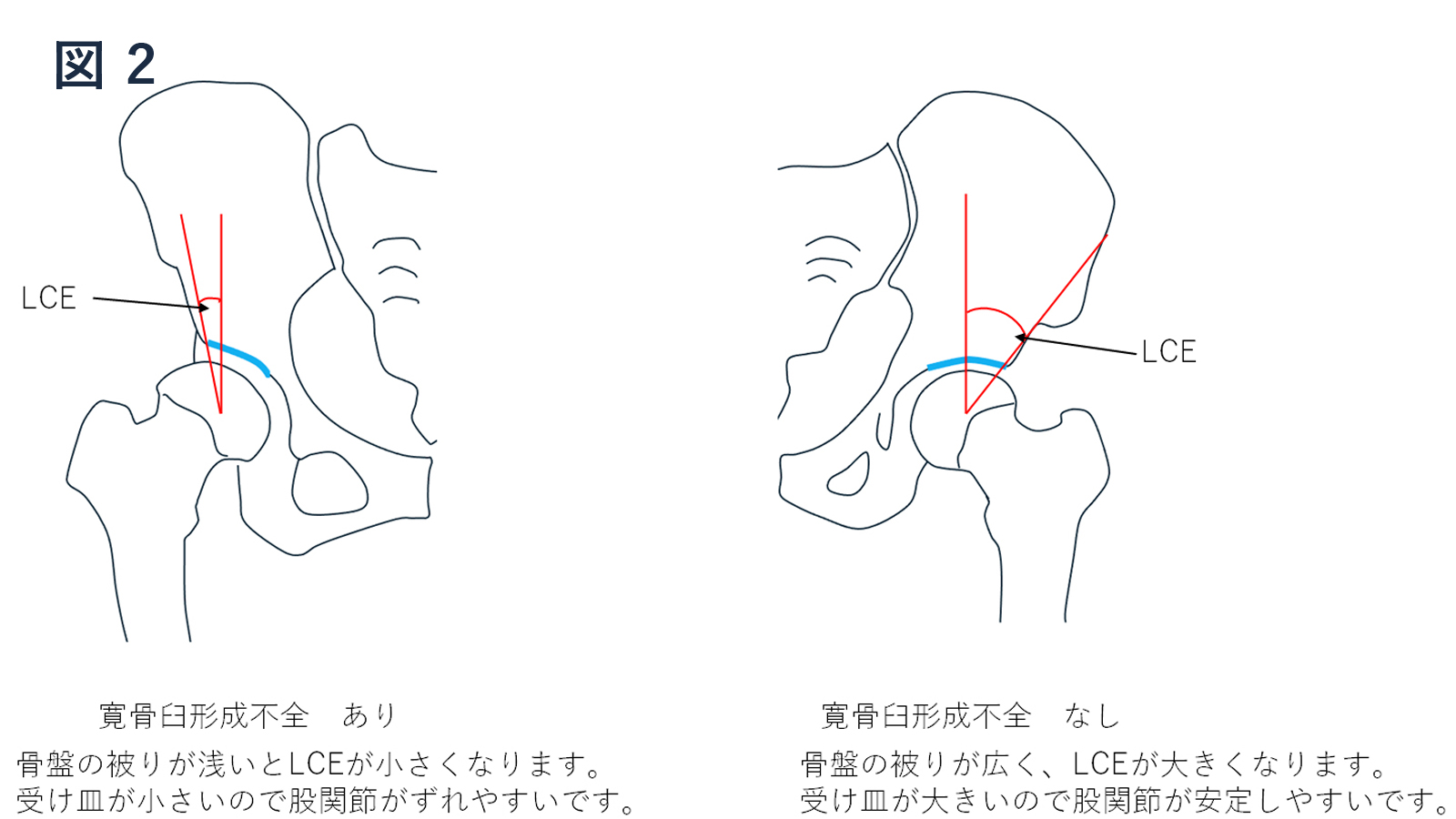
一般的に単純X線正面像にてLateral center edge angle (LCE) 20°未満を寛骨臼形成不全症(Developmental dysplasia of the hip:DDH)、LCE 20°~25°を境界型寛骨臼形成不全症(Borderline developmental dysplasia of the hip:BDDH)と定義されています(図2)。
骨頭に対し寛骨臼が小さく、不安定になりやすいです。日本人に多く股関節痛患者の60-80%とされます。
まずはリハビリや鎮痛剤、注射などの保存療法を行います。
臼蓋被覆率が著しく悪く、保存療法抵抗性の場合は寛骨臼回転骨切り術をはじめとする骨切り手術などの選択肢があります。
生まれつき緩い関節(General joint laxity: GJL)を有する方もいます。
関節の可動性亢進は大きな可動域が得られ、競技特異的に恩恵を得られる一方、関節にかかる負担も大きくなるため、関節の安定性を高めるためにより体幹とインナーマッスルを強化する必要があります。
まずはリハビリや鎮痛剤、注射などの保存療法を行います。治療抵抗性の場合は病態に応じて手術を考慮します。
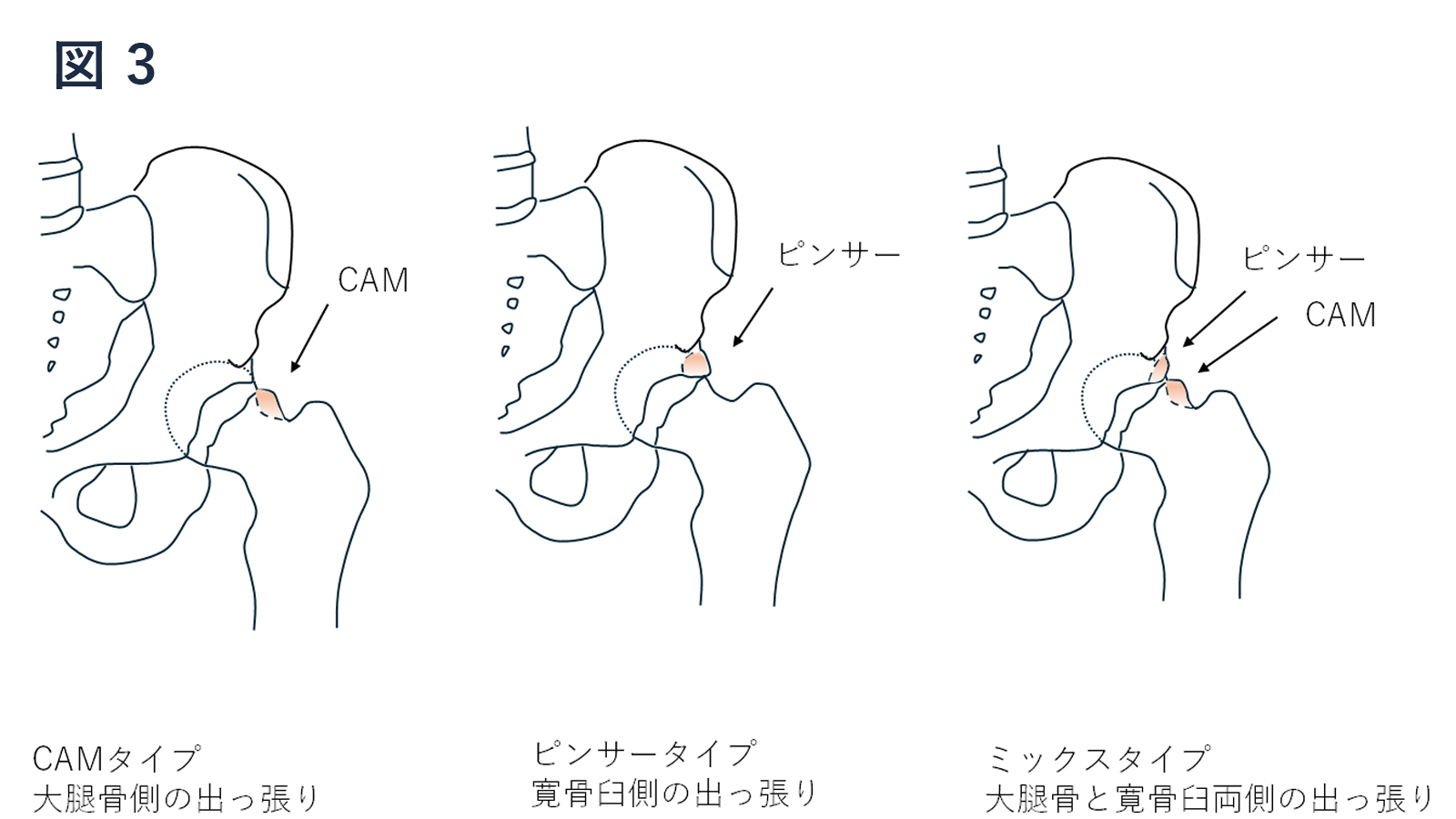
Ganz先生が2003年にFAIの概念を提唱しました。
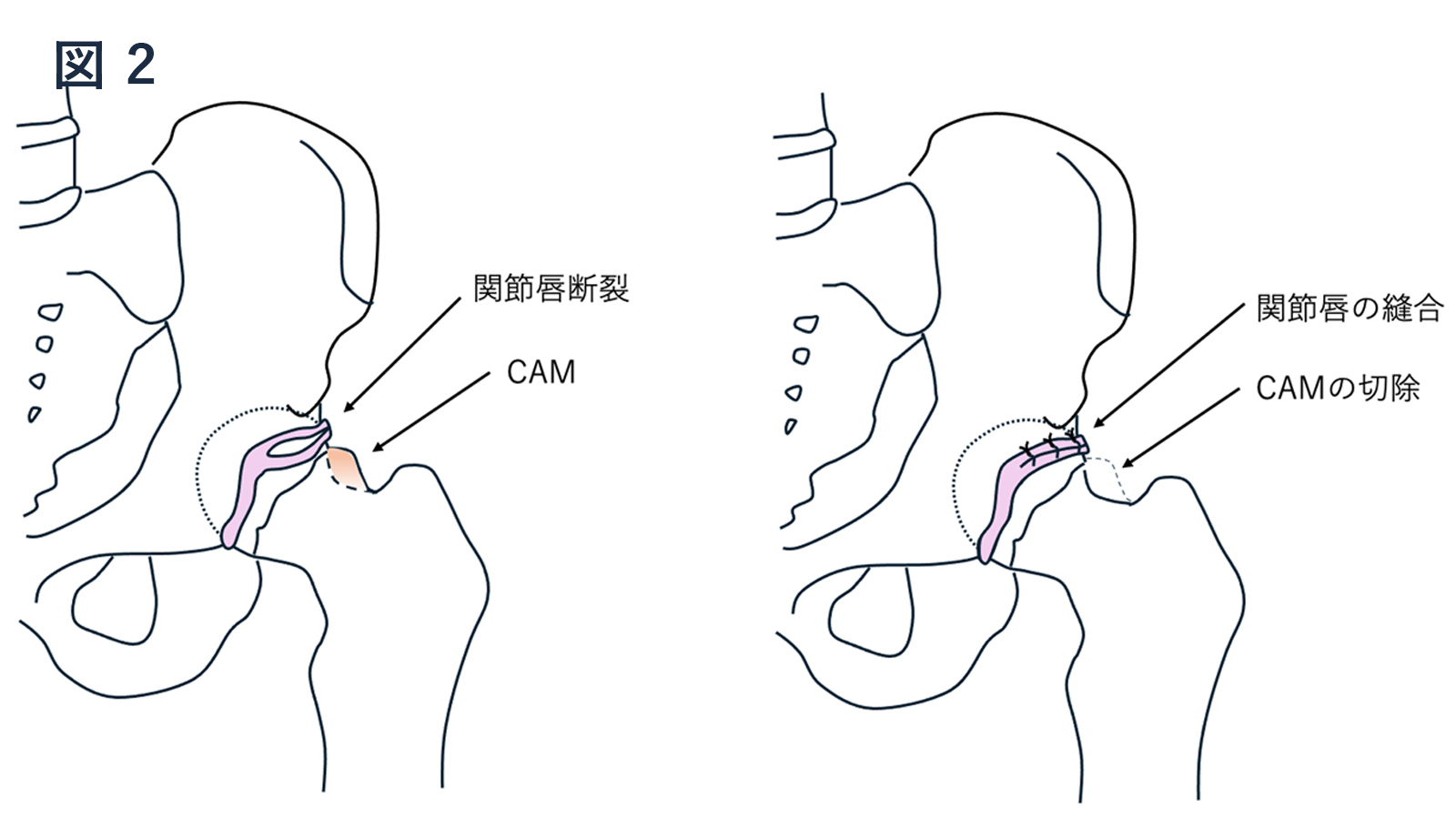
特徴は股関節の形態異常が基盤にあり(図3)、機能不全が合わさりインピンジメント(衝突)が繰り返し生じることで関節唇と軟骨に損傷が起こります。
リハビリや鎮痛剤、注射などの保存療法で多くは改善することが見こまれます。また日常生活でインピンジを起こしやすい深く曲げる動作やあぐらをかくなどの動作を避けるようにします。
難治性の場合は股関節鏡手術を行います。
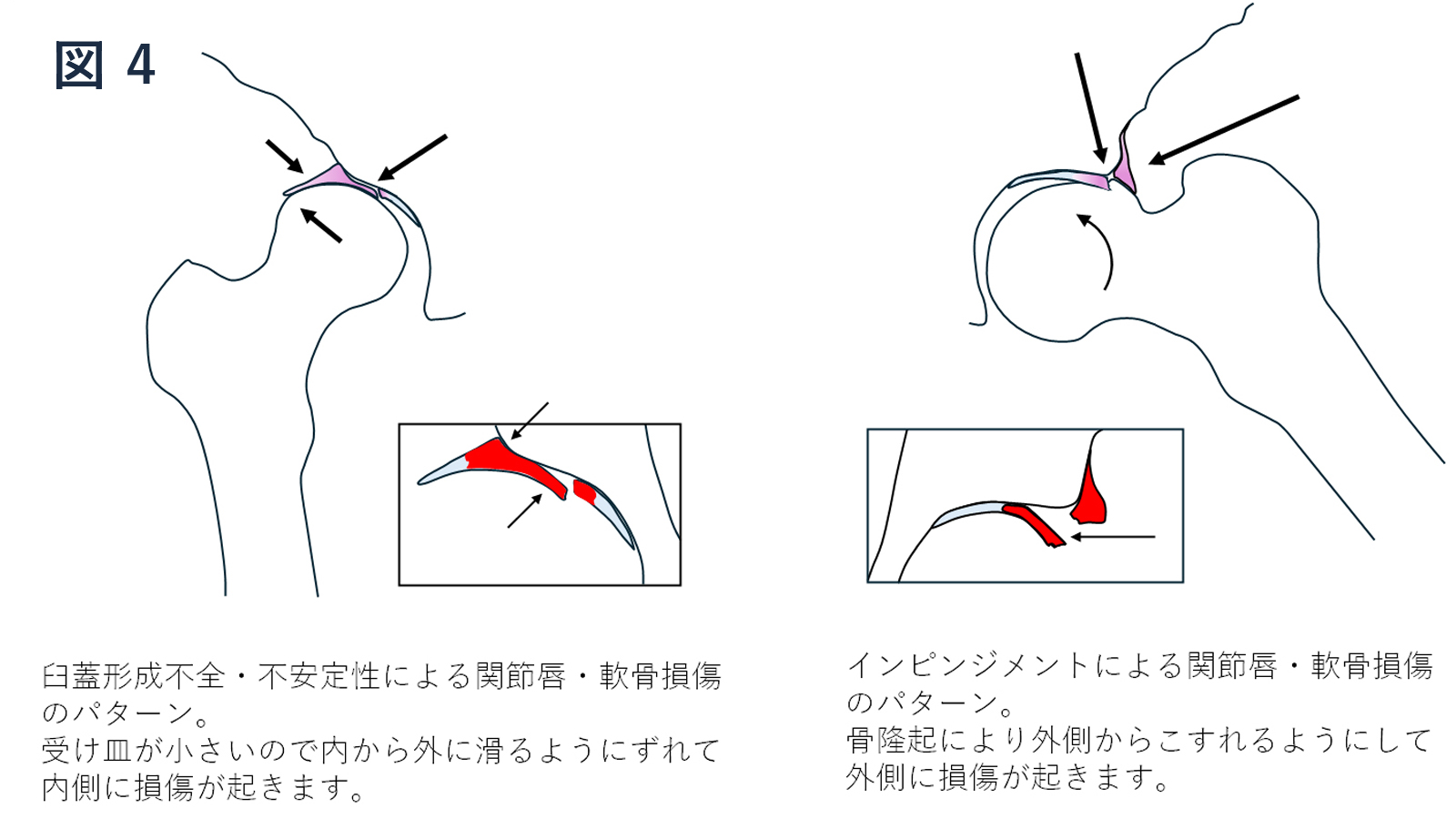
正常股関節でも変性や骨盤帯の機能不全を基盤にし、通常の可動域を超えた動作を強いられる場合に関節唇を損傷する可能性があります。
インピンジメント(FAI)や寛骨臼形成不全に併発します(図4)。治療はリハビリと内服、注射などの保存療法を行います。FAIが原因の場合は股関節鏡手術のいい適応です。
寛骨臼形成不全を伴う症例は不安定性の要素もあり十分に注意が必要で、インピンジメントの要素がメインであれば股関節鏡の適応になりますが、手術手技に工夫が必要です。
寛骨臼形成不全を伴い不安定性がメインの場合は、股関節鏡では骨性の不安定性を制動できないため適応にならず、骨切りなどの寛骨臼形成不全の手術治療に準じます。
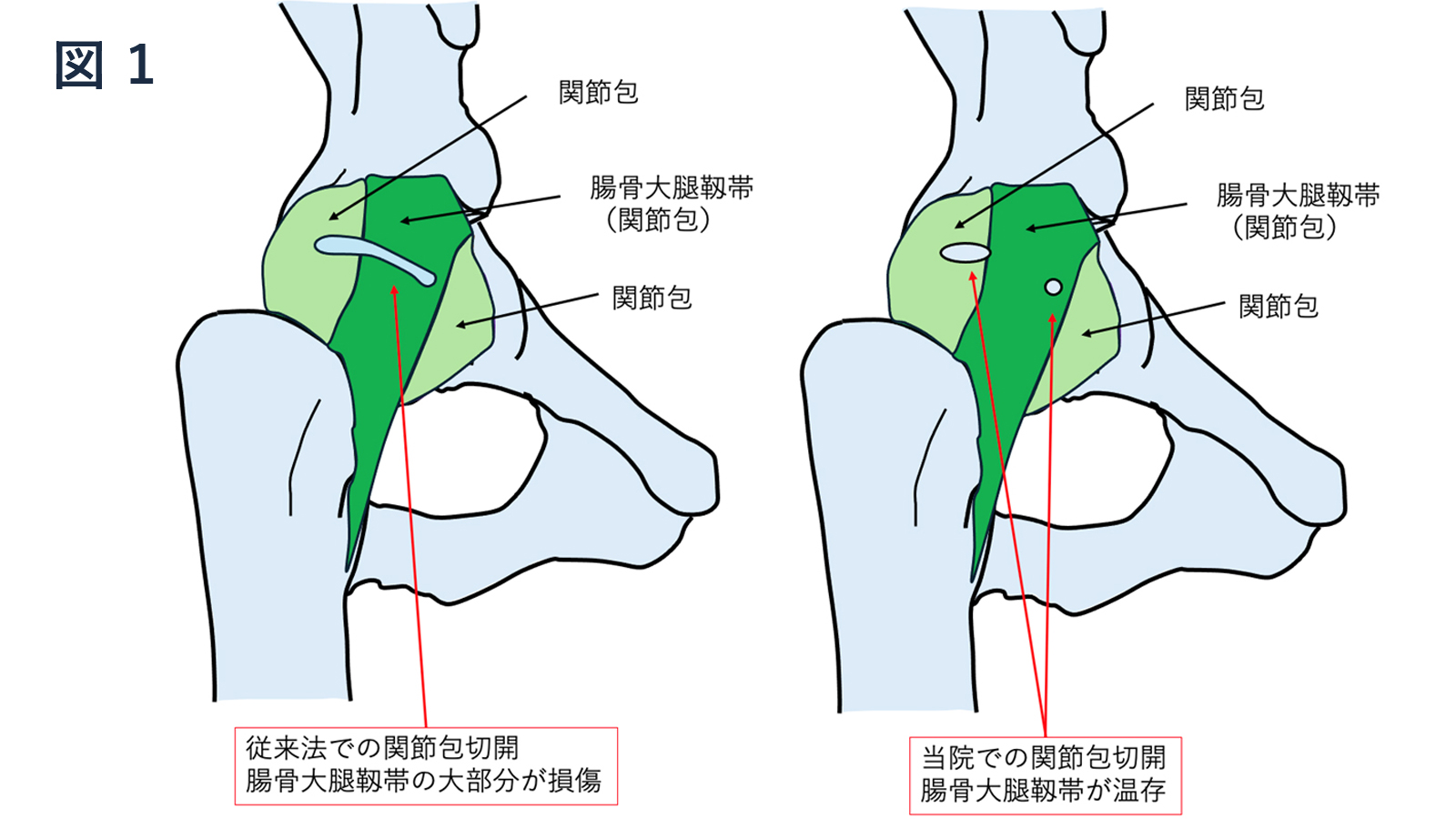
当院では手術の侵襲が少なくなるように、股関節の靱帯を従来より小さく切開して手術を行っています。
術後は3時間後より病態・疼痛に応じて歩行を許可しています。入院は約1週間程度で、術後1−3週で歩行が安定していれば松葉杖は終了することが多いです。
スポーツは術後3か月から半年での復帰を目指しています。
当院で行なっている股関節鏡手術はこちら→
軟骨がすり減り痛みや可動域制限が生じます。最初は立ち上がりや歩行の初めに疼痛を感じることが多いです。徐々に靴下が履きにくい、爪が切りにくいなどの症状を呈します。
放置すると関節破壊が起き、歩行困難になり、日常生活に支障をきたし、最終的にはトイレにも行けなくなります。
程度としては、前期、初期、進行期、末期に分類されます。前期は寛骨臼形成不全などの形態を認めますが、関節裂隙(関節軟骨)は保たれている状態です。
初期は関節裂隙の不整やわずかに狭くなる(軟骨のすり減りが見られる)状態です。進行期は関節裂隙が明らかに減少し、骨に空洞や骨棘などがみられる状態です。
末期は関節裂隙が消失し、骨破壊が進行していく場合もある状態です。前期、初期では保存療法や注射、再生医療などが行われます。
進行期では保存療法を行いますが、保存療法抵抗性の場合は人工股関節置換術も検討されます。
末期まで進行した場合は骨破壊が進行し、日常生活に支障をきたすことが多く、主に人工股関節置換術が行われます。
最近では人工関節の素材の進歩もあり、耐用年数は40~50年とする報告もあります。
耐用年数の増加により30~40代の若年者でも人工関節が必要とされる状態では手術が可能になってきています。
また当院では手術方法も工夫しており、筋肉を切らずに前方から侵入することで、機能回復が早く脱臼率も低い方法で行っております。
入院期間は1~2週間程度で、術後1か月以降は日常生活に制限なく、力しごとやスポーツなどは術後3か月以降より可能です。
手術前に行っていたスポーツはリハビリを行いつつ、特に制限なく楽しんでもらっています。股関節の変形は周辺関節にも悪影響を及ぼし、腰痛や膝痛の原因にもなります。
また廃用性の筋萎縮(筋肉を使わないと痩せてくること)にもつながあり、手術してからの回復も遅くなるので手術のタイミングには注意が必要です。
当院で行なっている人工股関節手術はこちら→
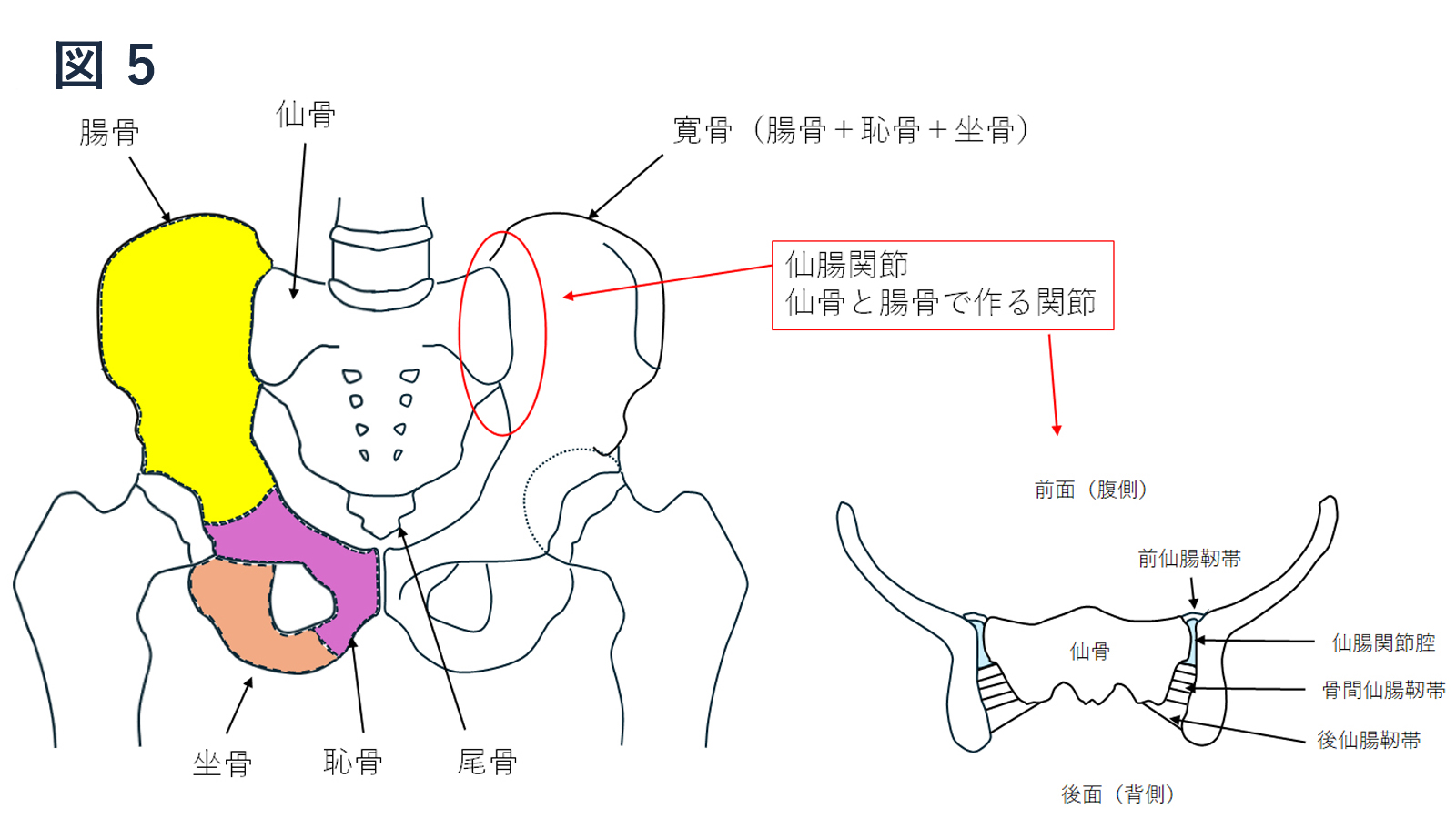
仙腸関節は衝撃緩和装置としての役割も有し、骨盤帯機能の要の関節です(図5)。
過度の負荷や繰り返す負荷により安定性が損なわれると発症します。関節腔内の病変と関節腔外の病変に分けられ、関節腔外の靭帯性分へのストレスによる障害が大多数とされます。
臀部痛が特徴で、時に鼠径部痛や下肢痛や痺れを伴います。まずはリハビリや鎮痛剤、注射などの保存療法を行います。骨盤ベルトも効果が見られることがあります。
サッカーなど走りながらキックする種目で多くみられます。
恥骨結合上部(下腹部・恥骨結合部痛)に腹直筋・長内転筋が付着し、恥骨結合下部(坐骨内側・睾丸後方・肛門横の疼痛)に短内転筋・薄筋が付着し筋膜で連結しており、これらの筋群にかたさや筋力低下などが生じると発症しやすくなります。
治療は疼痛が強い場合は安静や恥骨結合に注射を行います。同時にリハビリを行います。治療が遅れると難治性になりやすいので注意が必要です。
股関節を動かした時の弾発感を主訴とする疾患です。
弾発現象の発生部位により、関節内と関節外に分類されます。治療は関節内であれば関節唇の治療や遊離体であれば摘出します。
関節外は筋のかたさが原因でありストレッチや機能改善を行います。引っかかる部位で炎症を起こしているようであれば内服や注射も有効です。
難治例は手術を行うこともあります。
閉鎖筋断裂、腸腰筋断裂、中殿筋断裂、長内転筋付着部断裂、ハムストリングス付着部損傷などがみられます。
筋損傷は許容範囲を超えて急にのばされた際に生じます。
初期は圧迫固定を行い、疼痛がなくなればストレッチを開始します。機能改善してから復帰します。
断裂が重度の場合は手術が必要になることもあります。
成長期の筋腱は相対的に短縮し緊張しており、筋の急激な収縮による牽引力が加わると未熟で力学的に弱い骨端線に裂離骨折が起こります。
上前腸骨棘や下前腸骨棘の裂離骨折が多くみられます。多くはずれが軽度で安静で改善します。
ずれが大きい場合はスポーツへの復帰も考慮して手術療法が選択されることもあります。
予防するには日頃からの十分なストレッチによる柔軟性の獲得と骨盤の機能を良好に保つ必要があります。
代表的なものに大腿骨頭すべり症があります。
10~14歳の肥満男児に多いとされてきましたが、肥満がなくても強度の高いストレスに繰り返しさらされると発症するため、スポーツ活動が活発化する時期に発生が多く見られます。
基本的に診断されれば手術適応と考えられます。
大腿骨頸部や恥坐骨、大腿骨骨幹部にみられ、オーバーユースやオーバーロードにより発症します。
大腿骨頸部疲労骨折は大腿骨頸部骨折に至ることもあり早期発見が重要です。
単純レントゲン写真で初期にはわからないことも多く、疼痛が持続する場合はMRIで確認する必要があります。
股関節周囲の末梢神経の絞扼による伝導障害が原因と考えられる疼痛や筋出力低下が見られることがあります。
前面では閉鎖神経・外側大腿皮神経・大腿神経・陰部大腿神経・腸骨鼠径神経など、後面では坐骨神経・上殿神経・下殿神経・上殿皮神経・下殿皮神経・中殿皮神経・陰部神経などがあげられます。
特に坐骨神経の絞扼は梨状筋症候群やdeep gluteal syndrome(深殿部症候群)、ischiofemoral impingementなどと呼ばれている。
治療はリハビリが第一選択で責任病巣周囲の筋緊張の改善と骨盤帯機能改善を行います。
リハビリ抵抗性の場合は疼痛部位や圧痛などを参考に原因と思われる神経周囲にエコーガイド下に注射すると症状が改善する場合があり(ハイドロリリース)、リハビリに併用することで相乗効果が期待されます。
腰椎病変、石灰沈着性病変、結晶誘発性関節炎、膠原病、リウマチ性多発筋痛症(PMR)、白血病、骨・軟部腫瘍、転移性腫瘍、大腿骨頭軟骨下脆弱性骨折(SIF)、大腿骨頭壊死症、パーキンソン病などが含まれます。
放置すると命に関わるものもあるため、股間節痛が持続する場合は一度専門の病院を受診し、診察を受けることがおすすめです。
股関節は球関節であり、解剖学的構造上、寛骨臼に大腿骨頭がはまり込む安定した構造をしています。
寛骨臼の縁には関節唇という軟骨に連続する軟部組織があり、大腿骨に吸着し、陰圧により股関節を安定させています。
また関節包は寛骨臼と大腿骨をつなぎ、特徴的な構造で股関節を包み込むように位置し、安定性を高めています。
このように股関節の安定性には骨成分と軟部組織成分があり、寛骨臼形成不全のように受け皿が浅くなると軟部組織の役割が重要になってきます。
関節包の一番分厚く強くなっている部分を腸骨大腿靭帯とよんでいます。
手術は3カ所に1cm程度の皮膚切開を置き、カメラを挿入して処置を行います。
腸骨大腿靭帯を可能な限り温存するために従来の方法より関節包の切開量を少なくして、関節唇やCAM病変(大体骨頭わきの骨隆起)を適切に処置できるように工夫して手術を行っております(図1、2)。
腸骨大腿靭帯を可能な限り温存することで術後3時間以降に疼痛の範囲内で歩行を許可することが可能になります。
ただし変な歩き方を覚えないように、正しい歩き方を覚えるまでは両側松葉杖を使用していただいています。
3週間以内に松葉杖が取れることが多いです。スポーツは術後3か月から半年程度での復帰を目指しています。
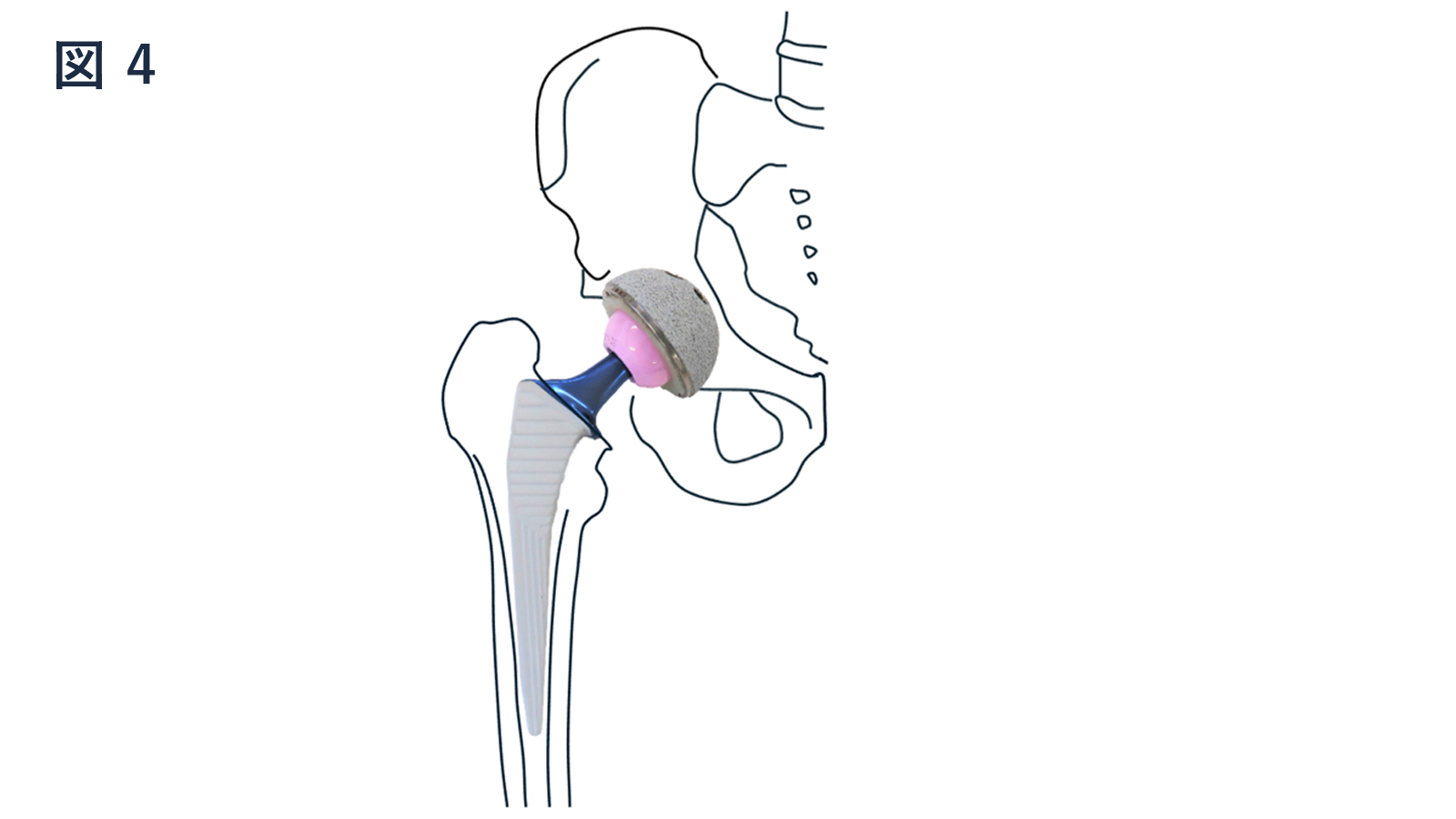
仰臥位前方進入法を用いて手術を行なっています。
この方法の特徴は股関節周囲筋を切離せずに人工関節の設置が可能で、筋肉温存、全身麻酔時間や手術時間の短縮にも有効です。
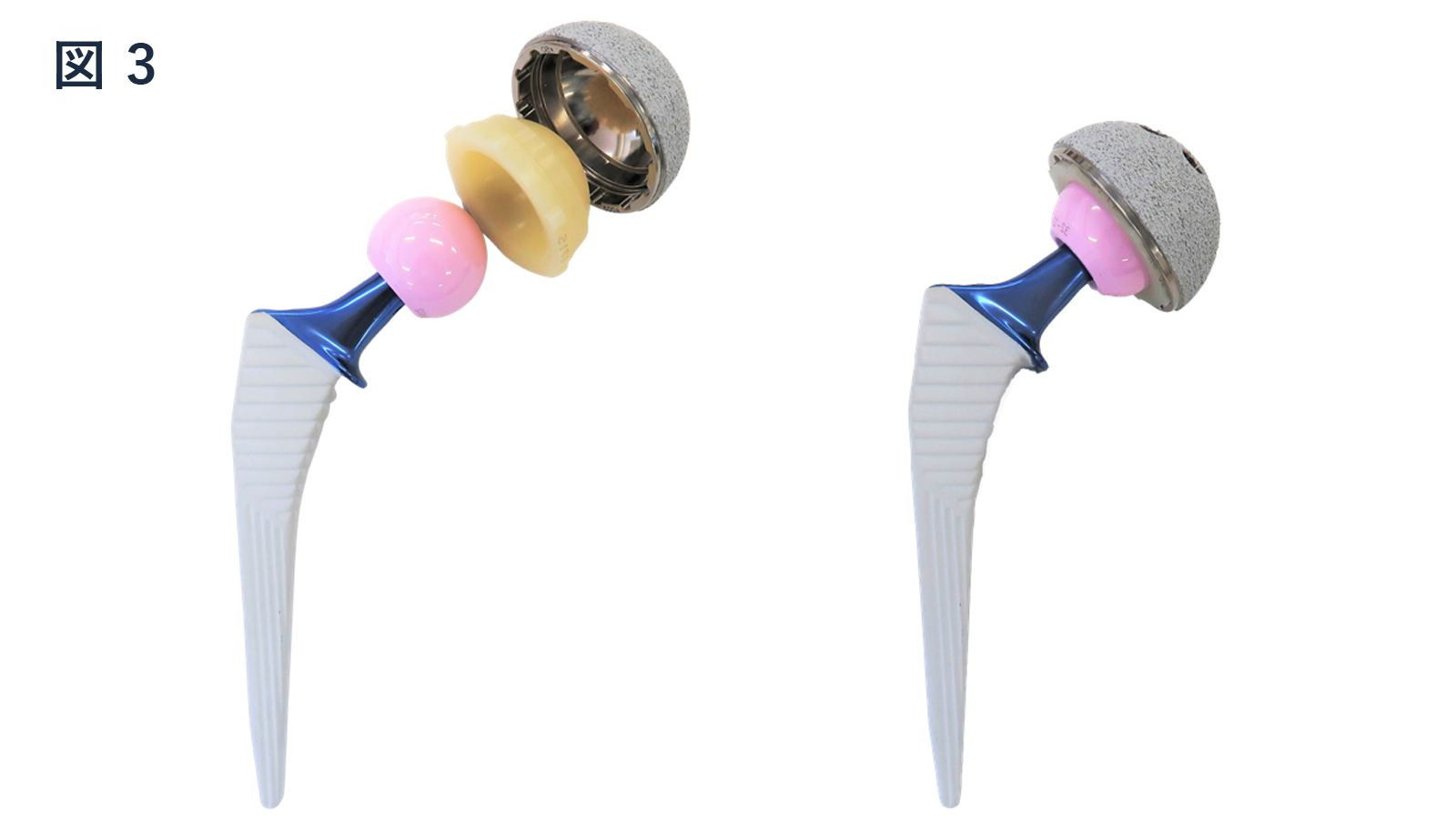
挿入する人工関節(図3、4)は、最近では素材の進歩もあり、耐用年数は40~50年とする報告もあります。
耐用年数の増加により30~40代の若年者でも人工関節が必要とされる状態では手術が可能になってきています。
術直後から疼痛範囲内で全体重をかけた歩行が可能で、術後3週以降は脱臼に対する肢位の制限も不要となります。
術後3か月以降より力仕事や今までたしなんできたスポーツであれば制限なく楽しんでもらっています。
特殊なスポーツや新しく始めるスポーツに関しましては相談が必要になります。また両側同時に手術することも可能です。